“野球肘“とは野球による肘障害の総称であり、骨年齢や部位によってさまざまなものがあります。とくにひじの骨端線(成長線)が閉鎖しているかどうかで病態は違いますので、小学生、中学生、高校生、大学生それぞれの時期でおこりうる肘の障害はかわってきます。
大きく分類するならば
●骨端線閉鎖前(すなわち成長線が残存している時期)小学生~中学生
内側部:内側上顆下端の骨端障害
外側部:離断性骨軟骨炎(進行もするが、保存加療により修復する可能性もある時期)
後方:肘頭骨端線癒合不全(ひじの後方の骨の骨端線の障害)
●骨端線閉鎖後(成長線が閉じた後)中学生から高校生・大学生
内側部:内側側副靭帯損傷、尺骨神経障害
外側部:離断性骨軟骨炎の遺残による症状(ひじ関節の変形や遊離体の残存など)
後方:肘頭の疲労骨折(ひじの後方の骨の疲労骨折)
大きく分類するならば
●骨端線閉鎖前(すなわち成長線が残存している時期)小学生~中学生
内側部:内側上顆下端の骨端障害
外側部:離断性骨軟骨炎(進行もするが、保存加療により修復する可能性もある時期)
後方:肘頭骨端線癒合不全(ひじの後方の骨の骨端線の障害)
●骨端線閉鎖後(成長線が閉じた後)中学生から高校生・大学生
内側部:内側側副靭帯損傷、尺骨神経障害
外側部:離断性骨軟骨炎の遺残による症状(ひじ関節の変形や遊離体の残存など)
後方:肘頭の疲労骨折(ひじの後方の骨の疲労骨折)
ひじの解剖
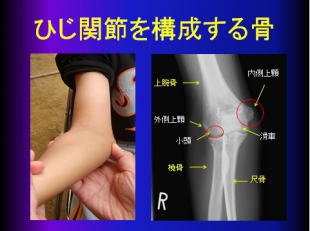
肘の骨
肘には上腕骨、橈骨、尺骨の3つの骨があります。
内側部障害
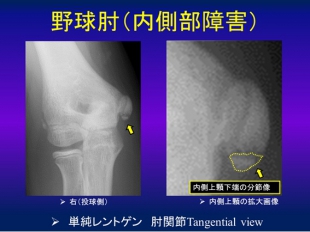
成長期の野球肘障害で多いのは、投球動作の繰り返しにより内側上顆(ひじの内側にある突出した骨)が靭帯や筋肉により引っ張られることでおこる内側部の骨端障害です。この障害は肩甲帯、体幹、下肢の柔軟性低下や安定性の低下によって引き起こされることが多いですが、障害の原因となっている身体の機能をリハビリやある程度の投球制限によって改善することにより保存的に修復される場合がほとんどです。
上腕骨小頭離断性骨軟骨炎(Osteochondritis dissecans : OCD)
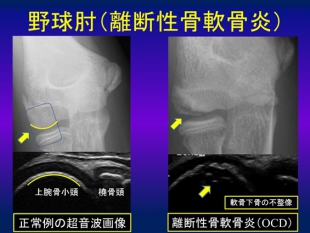
もうひとつ成長期特有の野球肘障害として上腕骨小頭(ひじの外側の部分の骨)の軟骨障害がありこれを離断性骨軟骨炎(OCD)といいます。この障害は初期で発見されれば保存加療で修復することが多く、約90%で修復するといわれています。しかし、初期では症状を出さないため発見が遅れ、痛みや可動域制限がでるような段階(すなわち進行期)になってから医療機関を受診するケースも少なくありません。
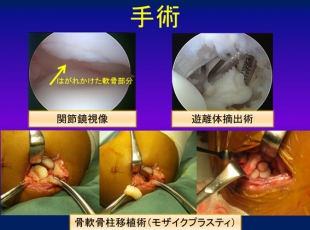
進行してしまうと軟骨がはがれ遊離体(いわゆる関節ネズミ)を生じ、痛みで肘関節の曲げ伸ばしが制限され、投球時だけでなく日常動作でも痛みを生じるようになり手術が必要になる場合があります。遊離体のみであれば、内視鏡での摘出(関節鏡視下摘出術)を行いますが、痛んだ軟骨部分が大きい場合には軟骨移植術(モザイクプラスティ)を行うこともあります。
野球肘検診
当院では平成20年度より、離断性骨軟骨炎の早期発見および野球障害予防を目的とした野球肘検診を開始しました。具体的には整形外科医による超音波診断器(以下エコー)を用いた検査と理学療法士による理学検査を行っています。

エコーは軟骨表面を描出することができるため、離断性骨軟骨炎の初期でも発見することができます。また、理学療法士による理学検査においては関節の可動性や筋肉の硬さなどを評価し、障害がない場合でも肩甲帯、体幹、下肢の柔軟性低下や安定性の低下によって今後引き起こされる可能性のある障害を予防するためのストレッチ指導なども行っております。
残念ながら確率的には野球少年100人中約2~3人程度の割合で離断性骨軟骨炎が発見されてしまいますが、検診時に発見される場合は初期であることが多く、保存的に改善することがほとんどです。こうした取り組みを今後広げていくことで、将来肘の障害のために野球を断念してしまうような野球少年を1人でも減らしていければと考えております。
残念ながら確率的には野球少年100人中約2~3人程度の割合で離断性骨軟骨炎が発見されてしまいますが、検診時に発見される場合は初期であることが多く、保存的に改善することがほとんどです。こうした取り組みを今後広げていくことで、将来肘の障害のために野球を断念してしまうような野球少年を1人でも減らしていければと考えております。


